Inleiding
- ECG dient: ter signalering van prodromen en stille ischemie
- Verifieer aritmie altijd op meerdere afleidingen (DD technische signaalbron)
- Basisgegeven: positieve uitslagen duiden stroom naar een lead toe
- Basisgegeven: standaard papier snelheid is 25 mm/s = 40ms/mm (frequentie is 300/ aantal 5mm vakken)
- Localisatie:
- Rechts: AVR
- Links: I en AVL
- Onder: II, III en AVF
- Classificatie van aritmie:
- Ectopische “automatische”
- Abberante geleiding: met name re-entry
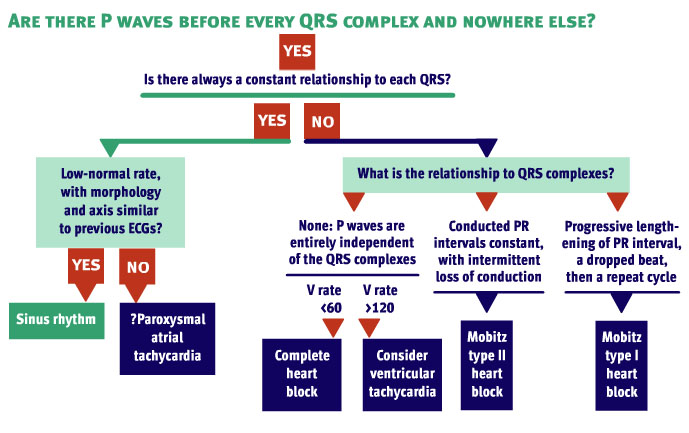
- Beoordeling aritmie: regelmaat, QRS tijd, P golven
Fysiologie
- Fase 0: Na+ influx depolariseert
- Fase 1: Tijdelijke K+ efflux repolariseert
- Fase 2: Overlappend depolariseert trage Ca2+ influx (netto plateau) (Noradrenaline werkt op de snelheid in). Ca2+ verhoging geeft de spier contractie
- Fase 3: Snelle K efflux repolariseert volledig
- Fase 4: NaK pomp herstelt uitgangssituatie,
- Motor: ATP aangedreven NaK pomp herstelt de Na influx en K efflux (3:2), deze wordt geremd door Digitalis
- Dynamo: Na+ gradient drijft NaCa pomp aan die Ca2+ (3:1) aan of afvoert. Het effect van Digitalis komt door bovenstaande Na modulatie
- Fase 4-PM: in pacemaker cellen lekken Na de cel in (diastolisch depolarisatie) en initieren fase 0
Risico factoren
- Cardiale pathologie
- Anti-aritmica
- Microvasculair (DM)
- Homeostase afwijkingen: pH, CO2, electrolietstoornisssen, (endogene/exogene) catecholamines (zie Chococash)
- Vasculaire of luchtweg interventies en anesthesie
Behandeling
- Basis regels:
- Behandel aritmie alleen bij HD voordeel
- Electriciteit heeft de voorkeur omdat anti-aritmica aritmogeen zijn en vaak negatief inotroop. Gedenk wel de meerwaarde van de “atrial kick”
- Tachycardie cardioverteren
- Bradycardie pacen
- Tachycardie of re-entry overpacen kan acceleratie en aritmie veroorzaken (bij voorkeur uitvoering door de cardioloog)
- Optimaliseer (bij Mg is intracellulair relevant en ongeacht serumspiegel, stel K hoog in op >4mmol/L)
- Behandel de ischemie: β-block, PCI, IABP, opereer en pace
- Overweeg: iatrogene oorzaken (antidepressiva, antiepileptica en verdoving)
Antiaritmica worden op IC hetzelfde toegepast als daarbuiten (er is geen specifieke IC literatuur):
- Klasse 1: Na kanaal blokkers (diffuus): Lidocaine, Phenytoine, Quinidine
- Klasse 2: β-Bockers (Sinus- en AV-knoop)
- Klasse 3: APD (actie potential duration) verhogers (diffuus): Amiodarone, hoog gedoseerd Sotalol, disopyramide
- Klasse 4: Slow Ca-Blockers (potential prolongation inhibitor) (AV): Verapamil, Diltiazem
- Overig: Digoxine (NAK pomp) en Adenosine
Bradycardie
Behandeling van bradycardie:
- Sinus bradycardie: behoeft zelden behandeling en is soms iatrogeen (cave ischemie). Behandeling kan indirect met Atropine (parasympathicolyse) of direct met Isoprenaline (β-mimeticum)
- AV Block: bij 12-25% van MI, mn inferoposterior
- Veilig:
- 1e Graad: >210ms
- 2e Graad Mobitz I (Wenkebach): PR verlengt tot uitval optreedt: in AV
- Prodroom van progressie: (bij brede complexen of ischemie is er een indicatie voor een tijdelijke pacemaker):
- 2e Graad Mobitz II: normaal PR enplots uitval
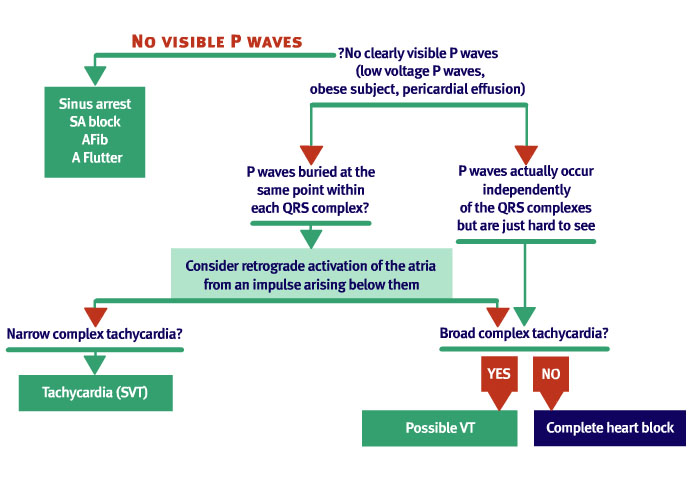
- 3e Graad: Totaal block = dissociatie
- In een anterior infarct kan een laag gradig block plotseling progressie vertonen met LV dysfunctie
- Veilig:
- Bundle Branch block:
- Type:
- RBBB: right: breed complex, RR’in V1, slurred S in V4-6 & ∆ST V1-3
- LBBB: left: breed complex, geen RR’in V1 en wel RR’in V4-6
- Nieuwe LBBB duidt mogelijke ischemie
- Tijdelijke pacing is geindiceerd bij BBB met gr.1 AV Block, bij bifasciculair Block en bij wisselend Block
- Blocks in het kader van endocarditis: berucht voor progressie
- Type:
SVT
- Diagnostiek:
- Adenosine i.v. of Carotis massage (mits twee carotiden) kan diagnostisch helpen door AV block te vergroten waardoor alleen SVT normaliseert
- De CVD curve kan afwezige A-golf (fibrilleren)
- De CVD curve kan Canon A-wave vertonen (dissociatie of pulmonale hypertensie)
- Typering:
- Sinus Tachycardie: regelmaat en vast PR: compensatoir, behandel oorzaak
- SVT: 10% automatisch (ectopisch), 60% AV knoop re-entry en 30% AV elders re-entry
- Paroxysmaal Atriale Tachycardie: meestal Digoxine intoxicatie of anatomisch (staken en evt Adenosine geven) (cave β-Blocken, vaak is er COPD)
- Atriale flutter:
- Atriaal negatieve zaagtand 300pm (1 per blok, soms klein en dan door terug zoeken op ½ of 1/3 van P-P) in II, III, AVF
- Ventriculaire respons (vermenigvuldigen met X geeft 300 door 1:X geleiding
- DD Long embolie of vullingstoestand
- Behandeling:
- Evt eerst met Digoxine naar atrium fibrilleren converteren wat makkelijker electroconverteert
- Electrocardioversie (cave antistollen voor- en achteraf)
- Atrium fibrilleren: best te beoordelen in II en V1
- Doelen bij behandeling:
- Rythm control (conversie naar SR)
- Rate control
- Embolie preventie
- Oorzaak behandelen (onbehandeld maakt deze conversie soms moeilijk)
- Rythm control:
- Electocardioversie, eventueel aangevuld door Amiodarone
- Chemisch cardioversie:
- Amiodarone 5mg/kg slow
- Evt K-channel blocker Ibutilide (Torsade de Pointes risico)
- MgSO4 perioperatief
- Rate control:
- Digoxine duurt het langst voor effect
- β-Blocker
- Verapamil (0.075mg/kg slow push) snel effect maar negatief inotroop, nooit met β-Blocker of bij accessoire geleiding of breed complex
- Digoxine met Atenolol
- Amiodarone (op IC)
- Indien refractair: ablatie en pacing
- Na cardiothoracale chirurgie:
- Amiodarone 1dd600mg po 1wk preoperatief profylactisch
- Amiodarone iv de eerste 48 uur post operatief profylactisch
- Sotalol profylactisch vanaf 24-48 uur preoperatief
- Ibutilide (K kanaal blokker) ter conversie mits geen decompensatie
- Doelen bij behandeling:
- AV Nodal re-entry tachycardia: regulair >150 bpm met pseudo S golven in de onderwand (eigenlijk retrograde P aansluitend op QRS)
- Etiologie: ontstaat als de langzaam depolariserende snel repolariserende ectopisch wordt aangezet
- Behandeling:
- Initieel:
- Adenosine (tenzij Gr 2-3 AV block 3>6>12 mg (1>2>4ml) met twee minuten wachttijd)
- Of carotis massage (zijn er 2 open caroti?) kunnen converteren
- Bij recidivering Verapamil ter conversie en preventie
- β-Blocker of Sotalol
- Initieel:
- Accessore AV entry (Wolff-Parkinson-White syndrome (WPW): small of breed
- Etiologie: accessoire AV bundel met (antergrade) premature ventriculaire respons getekend door pre-excitatie of (retrograde) re-entry
- Behandeling:
- Adenosine of Carotis massage (unicaroot?) vertragen of cardioverteren
- Verapamil (nooit bij breed complex, zie VT), Diltiazen en β-Blocker kunnen helpen
- Nooit Digoxine: versnelt mogelijk de refractaire periode van accessoire bundel en atrium
VT
- Extrasystole wijzen op cardiale pathologie of irritatie
- Corrigeer electrolieten
- Beoordeel de positie van lijnen
- Aanpak VT:
- bij HD instabiliteit cardioverteren
- bij HD stabiliteit 12 afleidingen beoordelen
- DD abberant geleide SVT). Aanwijzingen:
- QRS >140ms en p > 170bpm past eerder bij VT
- QRS van dezelfde vorm als vooraf past eerder bij SVT
- Infarcten in de VG wijzen sterk op VT
- DD abberant geleide SVT). Aanwijzingen:
- Non-sustained VT (2 slagen tot 30s), behandeling:
- Asymptomatisch met normale linker ventrikel functie: laag risico (mortaliteit/VT), behandel als extrasystole
- Bij recidivering of output verlies behandelen: causaal, Lignocaine of Amiodarone en eventueel ventriculair pacen (vooral bij ontstaan in bradycardie)
- Bij ischemie met <40% ejectie fractie: hoog risico (mortaliteit/VT), corrigeer bijdragende factoren, overweeg met cardioloog revascularisatie, antiaritmica en een ICD
- Praktijk: magnesium
- Sustained VT (>30s), behandeling:
- Asymptomatisch (wakker en geen output verlies):
- Lignocaine (bij monomorfe VT zonder ischemie Procainamide)
- Bij uitblijven resultaat: electrocardioversie
- Refractair VT of VF: Overweeg pacen, IABP, Amiodarone, Bretylium (versterkt catecholamine werking), revascularisatie, intubatie, maar ook bij een slechte ventrikel functie overwegen niets te doen
- Asymptomatisch (wakker en geen output verlies):
- Elke VT binnen 48 uur na ischemie is een omineus prodroom waarvoor cardiologische consultatie nodig is
- SVT met abberante geleiding: geen Verapamil wegens ernstig falen als het toch VT is, liever Lidocaine of Procainamide
- Een ICD
- Is geen contraindicatie voor transcutaan cardioverteren
- Verlengen overleving: bij slechte ventrikel functie samen met opwekbaar VT (bij ventrikel stimulatie onderzoek), syncope of ejectie fratie links <40%
- Ablatie kan zin hebben bij: right ventricular outflow tract VT (LBBB, rechter as, reagerend op adenosine), idiopatic left VT (RBBB, rechter as, reageert op Verapamil !?) of bunle branch re-entry VT (LBBB, symcode en gedilateerde myopathie)
- Torsade de pointes:
- Fysiologie: tijdens repolarisatie (QTc) is de ventrikel kwetsbaar voor partiele depolarisatie (VF), als deze fase verlengd is neemt het risico toe. PVC kort na normaal QRS geeft extra verlenging, wanneer dan R-op-T valt ontstaat VF in een kort lang kort trio. Dit is paroxysmaal en prodroom voor VF en dood.
- Etiologie:
- Electroliet imbalans (Mg!)
- Antiaritmica, Antipsychotic, Antibiotica en Toxines
- Ischemie
- Bradycardie
- Erfelijk lang QTc
- Therapie: Causaal en eventueel tijdelijk pacen