Acuut coronair syndroom (ACS) omvat symptomen die bij een Myocard infarct passen en gaat in rust niet over. Vrijwel altijd is een instabile plaque de oorzaak, zelden embolie of, zoals bij stabiele angina, vaat afwijking
Myocard infarcten zijn in 30% van de overlijdens doodsoorzaak. Bij AMI is mortaliteit 10% waarvan 60% in het eerste uur meestal onder VF
ACS onderverdeling:
- Instabiele angina: ernstiger, inspanning onafhanklijker en refractairder dan stabiele angina en zonder hartenzym afwijking
- Ischemische symptomen met hart enzym afwijkingen
- NonSTEMI: geen ST elevatie op 12 leads ECG
- 10% 6 mndn mortaliteit, de helft binnen een week
- 2-3% Cardiogene shock
- Meestal niet occlusieve thrombus op geruptureerde plaque, soms spasme/atherosclerose/restenose/demand
- Hoog risico bij uitblijven van verbetering op medicatie
- Hoog risico bij TropT +
- Hoog risico bij ST depressie (vooral dynamisch)
- Hoog risico bij DC, HD instabiliteit (syst<100; pols>100) of aritmie
- Hoog risico bij comorbiditeit, risicofactoren en hoge leeftijd
- STEMI: ST elevaties op 12 leads ECG
- 12% 6mnd mortaliteit, de helft binnen een week
- 7-10% Cardiogene shock
- Meestal volledige coronaire occlusie
- Hoog risico bij DC of HD instabiliteit (syst<100; pols>100)
- Hoog risico bij ST elevatie >2mm in twee of meer aaneengeschkelde afleidingen
- RV betrokkenheid of LV EF <35%
- NonSTEMI: geen ST elevatie op 12 leads ECG
ST depressie past eerder bij acute ischemie, de prognose is slechter dan bij alleen negatieve T’s
Presentatie:
- POB (>20″ continu retrosternaal, met misselijkheid/angst/zweten, uitstralend naar kaak rug of linker arm) bij 20-60% ook als prodroom, mn met inspanning opwekbaar
- Collaps/ palpitatie/ dyspneu of dood
Uitstel van behandeling geeft bij instabiel AP een slechtere uitkomst terwijl stabiele AP (gaat over in rust) poliklinisch behandelbaar is.
Initiële opvang iAP:
- Zuustof, veneuze toegang en NTG 0.4mg
- 12 Lead ECG en lab
- ZN 1-2mg Morfine iv (pijnstilling voor stress reductie)
- 160-325mg Asperine po (23% mortaliteit reductie in ISIS-2 studie) (300 laden 1200 door)
- 300-600mg Clopidogrel po (Plavix) of Prasugrel (Efient) (300 laden 75 door)
- Mits geen hypotensie, bradycardie, AV-block, COPD of DC: β-blocker po
- Bij longoedeem: 40mg Furosemide iv, verticaliseren en evt CPAP
- Herhaal ECG
Verhoogd CVD duidt rechts backward failure, crepiteren links backward failure
Hypoxie, hypotensie en normaal ademgeluid duidt mogelijk longembolie
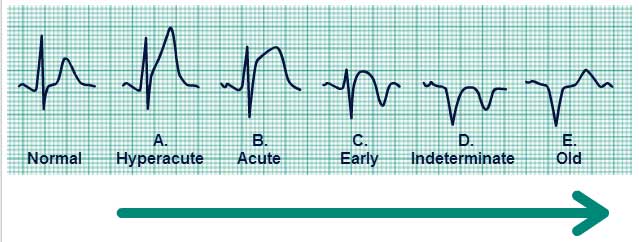
ECG Datering:
- Hyperacuut: 0-20″ : hoge steeds steiler oplopende ST elevaties
- Acuut: minuten – uren: aanhoudende ST elevatie en afname van R in het aangedane gebied
- Vroeg: uren tot dagen: afname van R en ontstaan van Q met negatieve T’s en ST normaliseert
- Intermediair: dagen tot weken: maximale Q’s, negatieve T’s en ST normalisatie (tenzij aneurysma)
- Oud: weken tot maanden: aanhoudende Q’s en genormaliseerde T’s
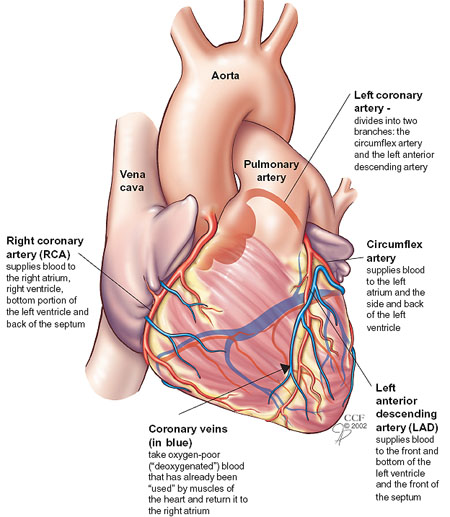
ECG Localisatie:
- Inferior: II, III, AVF: RCA of Posterolaterale RCX
- Anterior: V2-4: LAD of zijn D
- Lateraal: I, AVL, V5-6: Cx
- Posterior: Hoge R in V1 met ST depressie in V1-2: Posterolaterale RCX of Posterieure descendens van RCA
- Septaal: V1-3: LAD of zijn D ventraal en RCA posterior
- Inferolateraal: II, III, AVF, AVL, V5-6: Proximale RCX of groot RCA in R dominant
- Rechter ventrikel: V3R en V4R: RCA
ECG DD:
- Pericarditis
- LVH/LV aneurysma
- WPW/ geleiding stoornissen
- Metabole stoornissen/ intoxicatie
- SAB
Hartenzym datering:
- +4u MB max
- +16u CK-MB max
- +30u TropT max
- +40u LD1/LD2 max
TroponineT is een sterke negatieve prognostische voorspeller maar kan ook door myocarditis, chirurgie, trauma, sepsis, longembolie (R schadend) of nierfalen komen. Op de IC is deze marker vaak (om verschillende redenen) positief
Echocardiografie kan igv twijfel infarcering helpen bevestigen. Een normaal ECG sluit een infarct niet uit
Indicatie voor coronaire recanalisatie: ACS<12 uur oud NTG refractair en:
- ST elevatie >2mm in 2 of aansluitende leads van V2-6
- of >1mm in I/II/III/AVL of AVF
- of (verondersteld) nieuw LBBB
- of Posterior infarct: dominante R met >2mm depressie in V1-2
- Pijn die na 12-24uur aanhoudt en aanwijzingen voor infarct
SEH presentatie met STEMI en LBBB de novo verdient Percutane Coronaire Interventie (PCI), liefst binnen 90″. Als het ziekehuis dat niet heeft: zo mogelijk fibrinolyse binnen 30″ en overplaatsing. Er is level I evidence dat PCI betere uitkomst geeft en uitstel slechtere
PCI is duidelijk superieur aan thrombolyse in: cardiogene shock, ernstig hartfalen, HD significante aritmie
PCI is mogelijk superieur in ouderen (75+), grote infarcten, VG met infarct of CABG, hoog bloedingsrisico
Een stent is in electieve setting superieur, in de acute is het voordeel boven ballodilatatie niet aangetoond. In acute setting is reocclusie meer frequent. Dit is bij DES stents, die ontsteking remmers zweten, minder. PCI na gefaalde thrombolyse heeft een minder goede prognose dan primair
Thrombolyse binnen twee uur na het onstsaan van symptomen geeft 80% reperfusie. Omdat uitstel de uitkomst verslechtert streeft men deur-tot-naald-tijd 30″ na. Binnen 6 uur redt dit 3% en binnen 12 uur 2% van de bedreigde levens
Oudere patienten hebben een hogere kans op complicaties bij thrombolyse maar omdat zij uberhaupt bij een myocard infarct een slechtere overlevingskans hebben is het absolute voordeel bij hen hoger. De succeskans is beter met recomb tissue Plasminogeen activator (rtPA, Alteplase) dan met streptokinase.
Absolute contra-indicaties voor thrombolyse zijn eerdere bloederige TIA, eerdere TIA <+6mnd, bloeding <+2wk en aorta dissectie. Relatieve contra-indicaties zijn hypertensie >180/110, orale antistolling, INR>2.5, bekend bloedingsrisico, trauma of chirurgie <+4wk, traumatische reanimatie, peptisch ulcus, zwangerschap
Aanvullende antistolling:
- 24-28 uur Heparine na rtPA (of ander PA): rethrombose preventie
- Na streptokinase wegens langere werking
- LMWH vergt minder dosering maar is ook minder te couperen, het heeft bij minder ouderen met goede nierfunctie een rol (ook minder HITT)
- Bivalirudin (anti-Xa Angiox) vermindert cardiovascular events na PCI
Complicatie management:
- Residuele thrombose controle: Asperine, Heparine
- Ischemie controle: β-blocker, NTG iv en evt Ca-blocker
- Stenose controle: CAG bij verdenking op restenose, CABG bij links hoofdstam, 3 vaatslijden en PCI-ongeschikte lesies
- Vrije wand ruptuur (acuut EMD, vaak op +24u of +3-5d): evt pericardiocentese en OK
- Septum ruptuur (saturatie hoger in PA dan in CVD): operatieve correctie binnen 48u, soms percutane reparatie (kan snel verslechteren)
- Acute mitraal insufficientie door papilair ruptuur (V golf op wedgecurve, korte systolische soufle): afterload reductie (Nitroprusside), inotropie/vasopressie bij hypotensie/hypoperfusie; OK (kan snel verslechteren)
- R Infract: reperfusie (hier helpt thrombolyse minder), geen diuretica of NTG (prelaod), ook niet overvullen (decompensatie), behoud atrial kick
- 60-90% mortaliteit
- Klinische definitie: lage cardiac output met orgaanfalen bij adequate vulling
- Belangrijke stap: sluit DD per echo uit
- HD definitie: SBP<90 >30″, CI<2.2, PCWP>15-18mmHg
- Stapsgewijze toepassing medicatie:
- Stress reductie, analgesie: Morfine
- Vasopressie voor coronair perfusie
- Pas na adequate vulling
- Noradrenaline of Dopamine (cave chronotroop, aritmogeen)
- Fenylefrine α1 agonist (bij tachycardie)
- Inotropie voor perfusie van overig weefsel
- Dobu, β1-agonist (cave chronotropie)
- Milrinon of Enoximon, fosfodiesteraserem (cave vasodilatatie)
- Levosimendan, ca-sensitisizer (cave vasodilatatie)
- Diuretica voor longoedeem
- Vasodilatoren voor myocard efficiëntie (preload en evt afterlaod reductie met betere myocard perfusie)
Ontstlag medicatie:
- Secundaire preventie:
- Ascal en Plavix
- β-Blocking
- ACE rem (mn bij anterior infarct, EF<40%, DM of hypotensie) liefst binnen dagen
- Statine (ook cholesterol-distributie verbetering en anti-inflammatoir)
- Nitraten (als AP onder β-Blocking aanhoudt)
- Er is geen noodzaak voor routine Ca-Antagonisten
- Coumarines bij ascal allergie en bij grote anterieure infarcten
- Antiaritmica:
- Corrigeer hypokaliemie
- Nut van empirisch Mg is niet bewezen maar wordt mn bij ventriculaire ectopie wel geadviseerd
- Meerwaarde van 200mg Amiodarone wordt nog onderzocht
- Risico voorwaarden moduleren:
- Lifestyle, hypertensie en DM